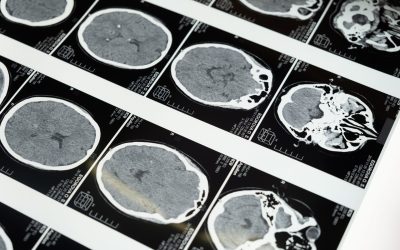
Varios estudios aseguran que la impulsividad en los pacientes con TLP está relacionada con una alteración en la sustancia blanca frontal.
TLP y la Salud Mental
La importancia de las familias en la evolución y mejora de la persona con Trastorno Límite
La familia es la estructura más cercana donde se desarrollan las personas, construye y contiene el ambiente emocional que va conformando la personalidad y el aparato mental de sus miembros más jóvenes.
Taller ‘Activa tu salud’: Aprendiendo a cuidarnos
Al hablar sobre Trastorno Límite de la Personalidad y su tratamiento, lo más probable es que pensemos en profesionales como psicólogos y psiquiatras, pero algunas veces dejamos por fuera a la enfermería, ¿qué podemos aprender de estos profesionales? Citando a Maslow y...
Taller prelaboral: Safari Madrid
Por: David Heche En Madrid no tenemos el privilegio de poder disfrutar de algunas especies de animales que sí viven en otras partes del mundo. El grupo del taller prelaboral no somos muy amigos de los zoológicos pero para ver algunos de estos animales tenemos otra...